Fisiopatología de la insuficiencia cardiaca
Definiciones: la insuficiencia cardiaca es un
estado en el que el corazón no puede bombear sangre a un ritmo acorde con los
requisitos de los tejidos del cuerpo o puede hacerlo sólo a una presión de
llenado elevada.
Les comparto un vídeo sobre la fisiopatología de la insuficiencia cardiaca: Fisiopatología de la insuficiencia cardiaca
Vía
final común de múltiples enfermedades cardiacas.
La
insuficiencia cardiaca no es una sola enfermedad, sino un síndrome clínico que
representa la vía final de múltiples enfermedades cardiacas. La razón más común
para la insuficiencia cardiaca sistólica es la cardiopatía isquémica que causa
una pérdida aguda o crónica de la masa viable del músculo cardiaco.
Mecanismos
fisiopatológicos
La
fisiopatología de la insuficiencia cardiaca sistólica es relativamente bien
conocida. Los mecanismos de HFpEF son mucho menos claros, pero seguramente
difieren y se analizarán más a fondo en este capítulo. La fisiopatología de la
insuficiencia cardiaca es compleja e involucra cuatro sistemas principales
interrelacionados:
• El
corazón en sí.
• La
vasculatura.
• El
riñón.
•
Circuitos reguladores neurohumorales.
El
corazón en sí mismo: miocardiopatía de la sobrecarga
Cualquier
sobrecarga del miocardio, pérdida de la masa muscular relevante, que sobrecarga
el miocardio sano restante; hipertensión crónica, o defectos valvulares
eventualmente llevarán a la falla del órgano para producir un gasto cardiaco
suficiente.
Regulación
neurohumoral y HFrEF
La disminución del gasto cardiaco en la insuficiencia cardiaca conduce a la activación del SNS y al RAAS y aumenta los niveles plasmáticos de AVP y ET. Esta respuesta concertada asegura la perfusión de órganos centralmente importantes como el cerebro y el corazón en situaciones de pérdida aguda de sangre.
Insuficiencia cardiaca con fracción de eyección preservada
Les comparto un vídeo sobre la insuficiencia cardiaca con fracción de eyección preservada: Insuficiencia cardiaca con fracción de eyección preservada.
Estadificación
de la insuficiencia cardiaca
Una
clasificación temprana de las etapas de la insuficiencia cardiaca fue la de la
NYHA, una clasificación todavía en uso:
Clase I:
disfunción ventricular izquierda, sin síntomas.
Clase II:
síntomas a niveles de medio a alto de ejercicio físico.
Clase III:
síntomas a bajos niveles de ejercicio físico,
Clase IV:
síntomas en reposo o actividades físicas de la vida diaria como cepillarse los
dientes.
Tratamiento farmacológico de la
insuficiencia cardiaca sistólica crónica
Principio de tratamiento I
Modulación
neuro humoral. La piedra angular de la terapia de insuficiencia cardiaca es
atenuar la activación neurohumoral y sus consecuencias perjudiciales sobre el
corazón, los vasos sanguíneos y el riñón. La terapia consiste en ACEI/ARB,
β-bloqueadores y MRA. La activación adicional del sistema del péptido
natriurético es beneficiosa.
Inhibidores
de la enzima convertidora de angiotensina
Mecanismo
de acción: la
AngII interactúa con dos GPCR heptahelicoidales, AT1 y AT2, y tiene cuatro
acciones cardiovasculares principales que están mediadas por el receptor AT1:
•
Vasoconstricción.
•
Estimulación de la liberación de aldosterona desde las glándulas suprarrenales.
• Efectos
directos hipertróficos y proliferativos en cardiomiocitos y fibroblastos,
respectivamente.
•
Estimulación de la liberación de NE a partir de las terminaciones nerviosas
simpáticas y la médula suprarrenal.
Efectos
fisiológicos: los
ACEI reducen el nivel circulante de AngII y, por tanto, reducen sus efectos
nocivos. De este modo, los ACEI no sólo actúan como vasodilatadores, sino que
también reducen los niveles de la aldosterona y actúan como un diurético
indirecto, tienen efectos anti remodeladores directos en el corazón y producen
efectos simpaticolíticos.
Antagonistas del receptor de angiotensina
Son
antagonistas altamente selectivos y competitivos del receptor AT1, que
interviene en los principales efectos de AngII. Son alternativas terapéuticas a
los ACEI y de segunda elección en todas las etapas de la insuficiencia cardiaca
en pacientes que no toleran los ACEI.
Antagonistas
del receptor adrenérgico β
Efectos principales de los antagonistas β adrenérgicos: los neurotransmisores simpáticos NE y EPI son fuertes estímulos de la función cardiaca. Aumentan la frecuencia cardiaca y la fuerza de la contracción y de ese modo aumentan el gasto cardiaco.
Aceleran la tasa de desarrollo de la fuerza y aceleran la
relajación del músculo cardiaco, que ayuda al llenado ventricular durante la
diástole.
Agentes
disponibles: cuatro
β-bloqueadores se han probado con éxito en ensayos clínicos estandarizados: los
agentes β1 selectivos metoprolol y bisoprolol y los agentes de tercera
generación con acciones adicionales, carvedilol y nebivolol. El nebivolol es β1
selectivo y tiene acciones vasodilatadoras adicionales las cuales pueden estar
mediadas por NO.
Uso
clínico: la
terapia con β-bloqueadores sólo debe iniciarse en pacientes clínicamente
estables a dosis muy bajas, generalmente 1-8 de la dosis objetivo final, y debe
aumentarse cada 4 semanas. Los β-bloqueadores no deben administrarse con
insuficiencia cardiaca de nueva aparición o descompensada aguda.
Antagonistas
del receptor de mineralocorticoide
El tercer
grupo de fármacos con un efecto de prolongación de la vida documentado en
pacientes con insuficiencia cardiaca es el de los MRA. Deben administrarse en
dosis bajas a todos los pacientes en estadio C, es decir, con HFrEF
sintomática.
Uso
clínico:
hay dos MRA disponibles, espironolactona y eplerenona. Sólo la eplerenona está
aprobada por la FDA para la terapia de EF. Sin embargo, las guías recomiendan
ambas.
Receptor
de angiotensina e inhibidores de neprilisina
La última adición a la terapia combinada estándar de EF es sacubitril y valsartán. Se realiza cocristalizando el conocido valsartán ARB con sacubritrilo, un profármaco que, después de la desesterización, inhibe la neprilisina, una peptidasa que media la degradación enzimática y la inactivación de péptidos natriuréticos, bradicinina y sustancia P. Por consiguiente, se espera que el ARNI promueva los efectos beneficiosos de la natriuresis, diuresis y vasodilatación de los vasos sanguíneos arteriales y venosos, e inhibe la trombosis, la fibrosis, la hipertrofia del miocito cardiaco y la liberación de renina.
Acá les comparto un vídeo sobre la neprilisina: La inhibicion de la neprilisina es una nueva estrategia en la insuficiencia cardiaca.
Principio de tratamiento II: reducción de precarga.
La sobrecarga de líquidos con mayores presiones de llenado y la dilatación de los ventrículos en la insuficiencia cardiaca es la consecuencia de la disminución de la perfusión renal y la activación del RAAS.
Normalmente, el aumento de la
precarga y el estiramiento de los miofilamentos aumentan la fuerza contráctil
de forma autorreguladora, la relación fuerza-longitud positiva o el mecanismo
de Frank-Starling.
Diuréticos de tiazida
Los diuréticos tiazídicos tienen un papel limitado en la insuficiencia cardiaca por su bajo efecto diurético máximo y pérdida de eficacia a una GFR por debajo de 30 mL/min.
La terapia de combinación con diuréticos de asa es a menudo efectiva en aquellos refractarios solamente a diuréticos de asa, ya que la refractariedad a menudo es causada por la regulación positiva del cotransportador Na+ -Cl en el túbulo contorneado distal, el principal objetivo de los diuréticos tiazídicos.
Diuréticos
ahorradores de K+
Los
diuréticos ahorradores de K+ inhiben directamente los canales apicales de Na+
en los segmentos distales del túbulo o reducen su expresión génica. Estos
agentes son diuréticos débiles, pero a menudo se usan en el tratamiento de la
hipertensión en combinación con tiazidas o diuréticos de asa para reducir el
gasto de K+ y Mg2+.
Principio de tratamiento III:
reducción de la poscarga
El corazón
defectuoso es intensamente sensible al aumento de la resistencia arterial. Los
vasodilatadores, por tanto, deberían tener efectos beneficiosos en pacientes
con insuficiencia cardiaca al reducir la poscarga y permitir que el corazón
expulse la sangre contra una menor resistencia.
Dinitrato
de hidralazina-isosorbida
Como un nitrato orgánico disponible por vía oral, ISDN, al igual que GTN e ISMN, dilata preferentemente los vasos sanguíneos grandes, por ejemplo, la capacitancia venosa y los vasos de conductancia arterial.
El efecto principal es la “acumulación venosa” y la reducción de la presión de llenado diastólico con poco efecto sobre la resistencia vascular sistémica. La hidralazina es un vasodilatador directo cuyo mecanismo de acción permanece sin resolver.
Principio de tratamiento IV:
El corazón
que falla es incapaz de generar fuerza suficiente que permita satisfacer las
necesidades del cuerpo para la perfusión de sangre oxigenada.
Los miocitos
cardíacos se contraen y desarrollan fuerza en respuesta a la despolarización de
la membrana y los aumentos posteriores en las concentraciones intracelulares de
Ca2+. Los mecanismos de este acoplamiento excitación-contracción son la base
para comprender el modo de acción de los fármacos inotrópicos positivos y la
función de los miocitos cardíacos en general.
Inhibidores
de Na+/K + ATPasa:
los glucósidos cardiacos inhiben la membrana plasmática Na+, K+ ATPasa, una
enzima clave que bombea activamente Na+ y K+ a la célula y de ese modo mantiene
los pronunciados gradientes de concentración de Na+ y K+ a través de la
membrana plasmática.
Inotropos
dependientes de cAMP:
la estimulación más fuerte del corazón se logra mediante la estimulación de la
adenilil ciclasa mediada por el receptor. Esto explica el uso de dobutamina,
EPI y NE en el choque cardiogénico. La inhibición de la degradación de cAMP por
inhibidores de PDE tales como milrinona o enoximona.
Miofilamentos sensibilizadores de Ca2+: los sensibilizadores de calcio
aumentan la afinidad de los miofilamentos por Ca2+. Aumentan la fuerza para un
i dado y no elevan i con sus consecuencias potencialmente arriesgadas pro arrítmicos y de aumento de energía.
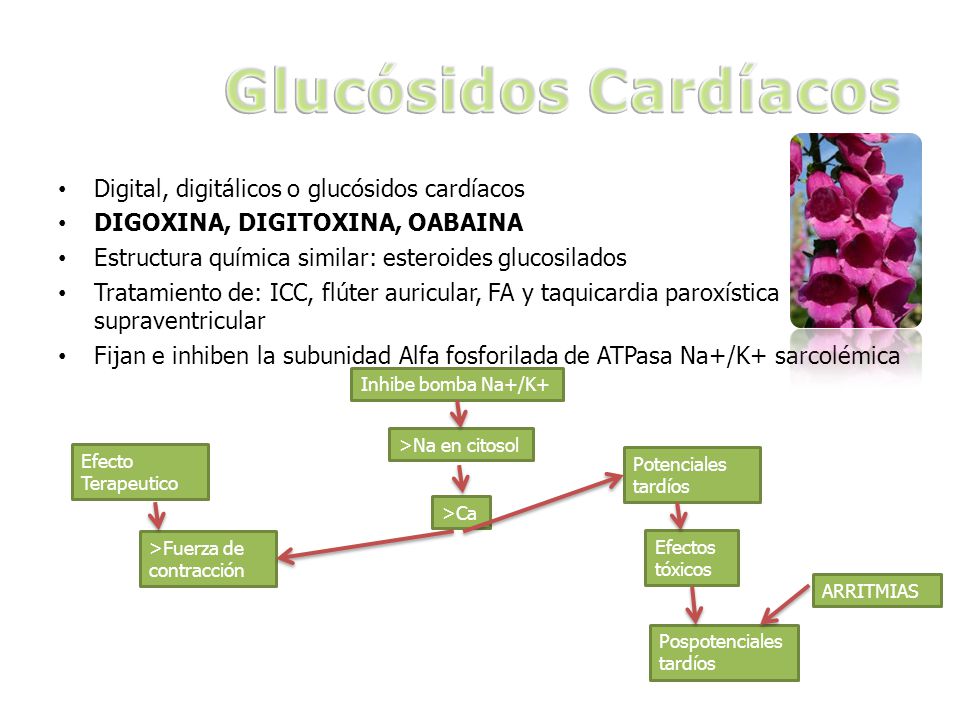
Glucósidos
cardíacos
Los CG en concentraciones terapéuticas inhiben levemente la Na+ /K+ ATPasa cardiaca, causando un aumento en intracelular. El aumento de i inhibe la extrusión de Ca2+ a través del NCX, lo que resulta en un aumento de intracelular y una mayor contractilidad.
Efectos
adversos: los
efectos adversos más frecuentes y más graves son las arritmias. En la
sobredosis de CG, los pacientes presentan arritmias, síntomas GI y síntomas
neurotóxicos. La toxicidad cardiaca en personas sanas se presenta como
bradicardia extrema, fibrilación auricular y bloqueo AV, mientras que las
arritmias ventriculares son raras.
Principio de tratamiento V:
reducción de la frecuencia cardiaca
La frecuencia cardiaca es un fuerte determinante del consumo de energía cardiaca, y las frecuencias cardíacas más altas en pacientes con insuficiencia cardiaca se asocian con un pronóstico precario.
Los agonistas parciales en los receptores β tales como xamoterol aumentan la frecuencia cardiaca nocturna y se asocian con un exceso de mortalidad en pacientes con insuficiencia. cardiaca.
Ivabradina
El compuesto está aprobado en Europa
para el tratamiento de la insuficiencia cardiaca y la angina de pecho estable
en pacientes que no toleran los β-bloqueadores o en los que los β-bloqueadores
no reducen suficientemente la frecuencia cardiaca.
Tratamiento farmacológico de la
insuficiencia cardiaca aguda descompensada
La
insuficiencia cardiaca aguda descompensada es la principal causa de
hospitalización en pacientes mayores de 65 años y representa un evento
pronóstico centinela en el curso natural de la enfermedad, con una alta tasa de
recurrencia y una tasa de mortalidad a un año de alrededor de 30%.
Acá les comparto un vídeo que explica a detalle las funciones de la insuficiencia cardiaca aguda descompensada: Insuficiencia cardiaca aguda descompensada.
Diuréticos
Los pacientes con disnea y signos de sobrecarga-congestión de líquidos deben tratarse con prontitud con un diurético de asa intravenoso como la furosemida, el cual ejerce un efecto vasodilatador agudo y ligeramente retrasado, pero todavía un rápido efecto diurético.
El uso adicional de un diurético tiazídico en
pequeñas dosis puede romper una resistencia relativa a los diuréticos de asa,
pero requiere una monitorización cuidadosa de las pérdidas de K+.
Vasodilatadores
Los
vasodilatadores como la nitroglicerina y el nitroprusiato reducen la precarga y
la poscarga. La reducción en la precarga mueve al paciente hacia la izquierda
en la relación volumen sistólico-precarga, similar al efecto de la reducción de
volumen inducida por diuréticos. La
reducción adicional en la poscarga le permite al corazón expulsar sangre contra
una resistencia de salida más baja.
Nesiritida, BNP humano recombinante, dilata los vasos sanguíneos arteriales y venosos estimulando la guanilil ciclasa unida a la membrana para producir más cGMP. Mediante este mecanismo, disminuye la precarga y la poscarga y reduce la presión de la cuña capilar pulmonar. Está aprobado para el tratamiento de la insuficiencia cardiaca aguda descompensada en Estados Unidos.
Agentes
inotrópicos positivos
Estimular la fuerza de contracción del corazón en una situación de gasto cardiaco críticamente disminuido puede parecer la intervención más intuitiva. Sin embargo, los inotropos en la insuficiencia cardiaca aguda descompensada se asocian con un peor resultado y, por tanto, deben restringirse a pacientes con gasto cardiaco y perfusión de órganos vitales muy bajos.
Acá les comparto un vídeo sobre los agentes inotrópicos positivos: Farmacología- inotrópicos positivos
Dobutamina
La dobutamina es el agonista adrenérgico β de elección para el tratamiento de pacientes con CHF aguda con disfunción sistólica. La dobutamina tiene acciones cardiacas y vasculares relativamente bien balanceadas: estimulación del gasto cardiaco con menos taquicardia que EPI y con una disminución concomitante en la presión de la cuña de la arteria pulmonar.Epinefrina
El agonista simpático natural se produce principalmente por la glándula suprarrenal y se libera sistémicamente. Es un agonista adrenérgico β1, β2 y α1 equilibrado y tiene un efecto hemodinámico neto similar al de la dobutamina, pero con un efecto taquicárdico más fuerte, que lo convierte en un inotropo de segunda elección en la insuficiencia cardiaca aguda descompensada.Norepinefrina
Dopamina
Inhibidores
de la fosfodiesterasa
Los
inhibidores de cAMP-PDE disminuyen la degradación celular de cAMP, dando como
resultado niveles elevados de cAMP. Esto ocasiona efectos inotrópicos y
cronotrópicos positivos en el corazón y la dilatación de los vasos de
resistencia y capacitancia, disminuyendo de manera efectiva la precarga y la
poscarga.
Milrinona
y enoximona: Las
formulaciones parenterales de milrinona y enoximona se usan para el soporte de
la circulación a corto plazo en la CHF avanzada.
Sensibilizadores
de miofilamentos de calcio (levosimendan, pimobendan)
En algunos
países, pero no en Estados Unidos, los sensibilizadores de calcio están
aprobados para el tratamiento a corto plazo de la insuficiencia cardiaca aguda
descompensada. Los sensibilizadores del calcio aumentan la sensibilidad de los
miofilamento contráctiles al Ca2+ al unirse e inducir un cambio conformacional
en la proteína reguladora del filamento delgado troponina C.
Otros
medicamentos utilizados en la insuficiencia cardiaca
El
antagonista del receptor de vasopresina, tolvaptán, está aprobado por la FDA
para el tratamiento de la hiponatremia resistente a la terapia, una
complicación común y difícil de tratar en la insuficiencia cardiaca
descompensada.
Bibliografía
Goodman &
Gilman. Las Bases Farmacológicas de la
Terapéutica Ed.13
Autores: , Björn C. Knollman





Muy interesante todo, que bueno saber esto.
ResponderEliminarMe parece muy buen tema ya que nos dice que existen varios tratamientos disponibles tanto para controlar los síntomas como para reducir la probabilidad de un ataque cardíaco
ResponderEliminarMe llamo la atención el tratamiento de la isquemia cardiaca porque ayuda a mejorar el estado del corazón
ResponderEliminarMuy buena información, me pareció todo interesante
ResponderEliminar